Кератоконус
| Кератоконус | |
|---|---|
 | |
| МКБ-10 | H18.6 |
| МКБ-10-КМ | H18.6 и H18.60 |
| МКБ-9 | 371.6 |
| МКБ-9-КМ | 371.60 и 371.6 |
| OMIM | 148300 |
| DiseasesDB | 7158 |
| MedlinePlus | 001013 |
| eMedicine | oph/104 |
| MeSH | D007640 и D007640 |
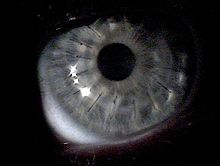
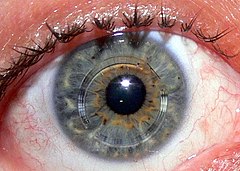
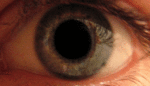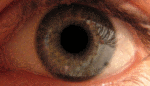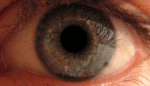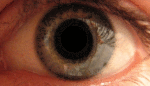
Кератоконус (от др.-греч. κέρας — «рог» и κῶνος — «конус») — дегенеративное невоспалительное заболевание глаза, при котором роговица истончается и принимает коническую форму. Кератоконус может привести к серьёзному ухудшению зрения. Чаще всего пациенты предъявляют жалобы на светобоязнь, двоение, размазывание изображения. Заболевание является наиболее распространённой формой дистрофии роговицы. Кератоконус поражает примерно одного человека из тысячи, независимо от национальности и места проживания. Диагноз обычно ставится в юности, а наиболее тяжёлой стадии течение болезни достигает к двадцати или тридцати годам.
До сих пор кератоконус остаётся малоисследованным заболеванием, неясны причины его возникновения, также не представляется возможным и прогнозировать ход болезни после постановки диагноза. При развитии кератоконуса на обоих глазах человек может потерять способность управлять автомобилем и даже читать тексты, напечатанные шрифтом традиционного размера. Практически никогда кератоконус не приводит к полной слепоте, а в большинстве случаев зрение можно значительно улучшить при помощи контактных линз. Если заболевание прогрессирует до более тяжёлой стадии, может потребоваться хирургическая операция. Оставаясь загадкой для врачей, кератоконус уже не является для пациентов проблемой настолько серьёзной, какой был до разработки методов терапии, контактной коррекции и появления микрохирургии.
Содержание
История

Ещё в 1748 году германский окулист Бурхард Маухарт (Burchard Mauchart (недоступная ссылка)) в своей докторской диссертации описал пациента с неизвестной болезнью глаз, которую он назвал «staphyloma diaphanum». Однако первое подробное описание кератоконуса, отделившее его от других эктазий роговицы, представил в 1854 году британский врач Джон Ноттингем (англ. John Nottingham). Сообщив об известных ему случаях «конической роговицы», он выделил несколько ставших классическими симптомов: полиопия, потеря прочности роговицы, трудность в подборе очков для пациента. В 1859 году британский хирург Уильям Боумен (William Bowman) для диагностики кератоконуса использовал офтальмоскоп, недавно изобретённый германским врачом и физиком Германом Гельмгольцем. Он описал, под каким углом наклона зеркальца лучше всего видна коническая форма роговицы. Боуман также попытался хирургическим путём восстановить зрение пациента, зацепив радужную оболочку тонким крючком, продетым сквозь роговицу, и стягивая зрачок в вертикальную щель, подобную зрачковой щели у кошек. Он сообщил об успешной операции у 18-летней женщины, которая до того не могла сосчитать количество пальцев с расстояния 20 сантиметров. К моменту появления работы швейцарского офтальмолога Иоганна Хорнера (Johann Horner) «По поводу лечения кератоконуса», название болезни уже было общепринятым. Методы лечения того времени были разработаны под руководством ведущего германского офтальмолога Альберта фон Грэфе. Роговицу прижигали раствором нитрата серебра для восстановления её нормальной формы и прикладывали под плотную повязку ткань, пропитанную вызывающим митоз составом. Изобретённая в 1888 году контактная линза сразу нашла применение в коррекции зрения при кератоконусе. Французский врач Эжен Кальт (Eugène Kalt) создал из стекла склеральную оболочку, сдавливающую роговичный конус. С начала XX века, исследования кератоконуса позволили лучше понять это заболевание и расширить выбор методов лечения.
Симптомы
Болезнь начинает проявляться в том, что человек замечает небольшую размытость очертаний предметов и обращается за помощью к окулисту. Симптомы кератоконуса на ранних стадиях зачастую не позволяют отличить его от других, более часто встречающихся дефектов рефракции. По мере развития болезни зрение ухудшается, иногда довольно быстро. Вне зависимости от дистанции, острота зрения становится неудовлетворительной, ночное зрение при этом намного слабее дневного. Иногда один глаз видит гораздо хуже другого. На поздних стадиях может развиться светобоязнь, чувство постоянного утомления глаз из-за необходимости щуриться, зуд в глазах. При этом боль возникает редко.
Изображения предметов при начале болезни двоятся, потом количество «фальшивых» изображений растёт, этот классический симптом кератоконуса называется «монокулярная полиопия» и наиболее заметен при разглядывании светлых объектов на чёрном фоне. Вместо белой точки на фоне чёрной страницы, пациент видит несколько точек, рассыпанных в хаотической последовательности. Эта последовательность не меняется день ото дня, но по мере прогрессирования болезни постепенно принимает новые формы. Также пациенты часто отмечают размазывание и неровность очертаний источников света. Из-за истончения роговицы на последних стадиях болезни, эти размазанные очертания могут пульсировать в такт ударам сердца.
При анализе глаза как оптической системы, наиболее выраженной аберрацией высокого порядка при кератоконусе является так называемая кома.
Клинические признаки и постановка диагноза
Офтальмолог, либо окулист обычно приступает к диагностике без использования специальных инструментов. Он беседует с пациентом, обращая внимание на основные жалобы и субъективные симптомы нарушения зрения, возможные травмы или заболевания, способные повредить глаз, и семейную историю глазных болезней. Затем используется таблица проверки зрения. Иногда на предположение о возможном кератоконусе наводят результаты анализа локальной кривизны роговицы при помощи ручного кератометра. В тяжёлых случаях кривизна роговицы превышает измерительные возможности прибора. Ещё один признак может дать скиаскопия, при которой врач направляет луч света на радужную оболочку пациента, и следит за отражением, смещая луч. Кератоконус и некоторые другие болезни создают при этом так называемый «эффект ножниц», когда две отражённые полосы света движутся друг к другу и обратно, словно зубья ножниц.
При подозрении на кератоконус врач проводит осмотр роговицы при помощи щелевой лампы. Если болезнь уже достаточно развилась, такой осмотр позволяет сразу поставить диагноз, не прибегая к специфическим тестам. Одним из признаков является так называемое «кольцо Флейшера», встречающееся примерно у половины пациентов с кератоконусом. Это кольцо имеет цвет в диапазоне от жёлто-коричневого до оливково-зелёного, и состоит из отложений оксида железа — гемосидерина — в эпителии роговицы. Кольцо Флейшера бывает трудно разглядеть без синего фильтра. В половине случаев можно наблюдать также полосы Вогта — тонкие линии растяжения на поверхности роговицы. Полосы исчезают при лёгком нажатии на глаз. Когда конус сильно развит, можно наблюдать «признак Мюнсена» — V-образную выемку, создаваемую роговицей на поверхности нижнего века тогда, когда пациент смотрит вниз. Признак Мюнсена является классическим признаком, но к моменту его появления кератоконус обычно уже находится на развитой стадии, и в настоящее время признак редко используют для диагностики.
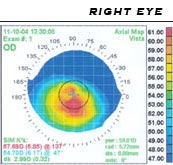
С помощью ручного кератоскопа, или «диска Пласидо», проецирующего на роговицу ряд концентрических кругов, возможен зрительный анализ её кривизны. Более точную диагностику обеспечивает топография роговицы, при которой проецируемый на роговицу специальным аппаратом рисунок анализируется компьютером для расчёта топологии её поверхности. Топографическая карта отражает все неровности и рубцы роговицы, а при кератоконусе отчётливо видно характерное усиление кривизны, обычно расположенное ниже центральной линии. Это особенно важно для ранней диагностики роговицы, когда другие признаки ещё не проявились. Сравнивая несколько топографических снимков, можно оценить характер и скорость деформации роговицы.
Когда наличие кератоконуса установлено, его тяжесть оценивается по нескольким критериям.
- Степень наибольшей кривизны — варьирует от слабой (менее 45 Диоптр.) до средней (до 52 Диоптр.) и тяжёлой (больше 52 диоптр.).
- Морфология конуса: точечный конус (малого размера — около 5 мм в диаметре, расположен приблизительно по центру), овальный конус (большего размера, расположен ниже центра и провисает), или глобус (затронуто более 75 % роговицы).
- Истончение роговицы — от слабого (роговица толще 506 мкм.) до продвинутого (роговица тоньше 446 мкм).
Популярность этой системы критериев упала из-за развития технологий получения топографии роговицы
В современно оснащённых офтальмологических клиниках используется двойная система контроля диагностики кератоконуса, состоящая из программы «Навигатор» в кератотопографе и экспертной диагностической установки PENTACAM HR, позволяющей выявлять кератоконус на начальной стадии и задний кератоконус.
Эпидемиология
По данным Национального Глазного Института США, кератоконус является самой распространённой формой дистрофии роговицы в Соединённых Штатах, поражая примерно одного из 2000 американцев, но иногда приводятся и более высокие цифры, вплоть до 1 из 500. Причина разногласий может крыться в сложностях диагностики — некоторые случаи тяжёлого астигматизма диагностируются как кератоконус и наоборот. По результатам одного длительного исследования, среднее число вновь заболевших составляет 2 случая на 100000 человек в год. Считается, что кератоконус поражает людей независимо от пола или национальности, но некоторые поздние исследования предполагают большее количество заболеваний у женщин. Данные научной литературы в этом вопросе разнятся. Одно британское исследование говорит о том, что риск заболевания в 4.4 раза выше у лиц азиатского происхождения по сравнению с европеоидами, и болезнь начинается у них раньше.
Как правило, кератоконус развивается на обоих глазах, но характер и ход заболевания при этом обычно различен. Немногие случаи одностороннего кератоконуса можно отчасти объяснить тем, что на втором глазу болезнь не достигает клинически заметной стадии. В большинстве случаев, кератоконус возникает сначала на одном, потом на другом глазу, и прогрессирует на обоих глазах.
Прогноз

Кератоконус (хронического течения) у большей части пациентов возникает в период начала полового созревания в виде слабого астигматизма и правильно диагностируется лишь спустя некоторое время. Болезнь редко возникает у детей или у взрослых, прошедших половое созревание. Ранний кератоконус связан с большей вероятностью тяжёлого течения болезни. Острота зрения меняется то в лучшую, то в худшую сторону на протяжении месяцев после начала болезни, принуждая к частой смене очков, которые в итоге обычно становятся бесполезными, вынуждая воспользоваться контактными линзами. Кератоконус разнообразен — у некоторых больных ход болезни останавливается насовсем или на долгие годы, у других происходит стремительное падение зрения, у третьих фазы стабильности сменяются скачкообразным ускорением недуга. После десяти-двадцати лет с начала возникновения, кератоконус обычно останавливается в развитии.
Острый кератоконус
В тяжёлых случаях, выпирание роговицы может привести к локальному разрыву её внутреннего слоя, десцеметовой оболочки (так называемому острому кератоконусу - водянке роговицы, англ. (acute) corneal hydrops (in keratoconus)). Водянистая влага передней камеры глаза просачивается внутрь роговицы до того, как десцеметова мембрана успеет затянуться. Пациент ощущает боль и внезапное затуманивание поля зрения, а на роговице появляется молочно-белое пятно. Несмотря на болезненность и неудобство, прозрачность роговицы обычно возвращается спустя шесть-восемь недель. Ускорить процесс восстановления можно с помощью осмотических солевых растворов. Рубцевание роговицы усиливается из-за водянки, иногда это даже делает конус более плоским, облегчая подбор контактных линз. В особенно тяжёлых случаях, происходит частичный разрыв роговицы, и на её поверхности возникает маленькое вспучивание размером с бусину, заполненное жидкостью. Возникает угроза увеличения разрыва и потери глаза, и в таком случае осуществляют экстренную пересадку донорской роговицы.
При остром кератоконусе используются терапевтические и хирургические методы лечения и их сочетания.
При консервативном терапевтическом подходе основной целью лечения является облегчение симптомов болезни до самопроизвольного заживления (рубцевания) дефекта. Назначаются местные, в виде глазных капель и мазей, любриканты («смазки», средства от сухости передней поверхности глаз), антибиотики (для предотвращения вторичного инфицирования), циклоплегики (для снятия боли и светобоязни), а также местные стероидные или нестероидные противовоспалительные препараты.
Для сокращения периода отёка роговицы в переднюю камеру глаза для заполнения её на две трети могут вводить инъекции небольших нерасширяемых количеств воздуха или других газов: 20% гексафторида серы SF6 и 14% перфторпропана C3F8 с предварительной аспирацией 0,1 мл внутриглазной жидкости. Начиная с воздуха, эти газы имеют возрастающий в порядке перечисления здесь период пребывания в месте введения; чем он выше, тем меньше требуется повторных инъекций. Они тампонируют дефект, препятствуя просачиванию жидкости в строму, и разворачивают порванные концы десцеметовой оболочки. После операции назначают местные антибиотики, стероидные противовоспалительные препараты и гипертонический раствор соли, а также противоглаукомные средства для предотвращения повышения внутриглазного давления, увеличение которого входит в число постоперационных осложнений наряду с развитием инфекций, повреждением эндотелия и миграцией газа в строму. В тяжёлых случаях большого разрыва десцеметовой оболочки и множественных стромальных расщелин наряду с введением газа могут накладываться компрессионные швы. В наиболее тяжёлых случаях используют сквозную кератопластику. При образовании сквозных отверстий — фистул роговицы — к ним применялись цианоакрилатные тканевые клеи с последующим наложением терапевтических (бандажных) контактных линз.
Для купирования разрыва десцеметовой оболочки в режиме неотложной помощи ленинградскими специалистами профессором-офтальмологом из Ленинградского государственного педиатрического института А. И. Горбанем и его сотрудницей Э. Л. Сапегиной, затем ставшими сотрудниками Санкт-Петербуржского филиала МНТК «Микрохирургия глаза» имени С. Н. Фёдорова, в 1973 г. было предложено хирургическое лечение — инъекционное введение венозной крови, взятой у самого пациента (инъекция аутокрови), в переднюю камеру глаза. Белок рассасывающейся в области разрыва инъецированной туда крови фибрин должен запломбировать дефект, начиная с послеоперационного режима многочасового лежания пациента лицом вниз для закрепления введённой крови в области роговицы. Этот метод получил названия аутогемопломбирования и показал, по данным авторов на 2014г., эффективность в достижении регресса острого кератоконуса более чем у половины пациентов и дал возможность подготовить их к сквозной кератопластике, проводимой для полноценной оптической реабилитации.
Патофизиология и причины болезни
Несмотря на большой объём проведённых исследований, этиология кератоконуса остаётся неразгаданной. По данным Национального Фонда Кератоконуса США, провоцирующие кератоконус факторы включают влияние генов, внешней среды и клеточных патологий. Ключевым патологическим процессом является постепенное разрушение Боуменовой мембраны, располагающейся между эпителием и стромой роговицы. Эпителий входит в контакт со стромой, что приводит к клеточным и структурным изменениям. Роговица ослабевает, выпячивается и покрывается рубцами. Также характерно перемежение областей истончения с зонами раневого заживления тканей роговицы.
Искажения зрения возникают по двум причинам — из-за деформации роговицы и вследствие рубцевания её поверхности. Кривая поверхность разбивает изображение на части, приводя к симптомам монокулярной полиопии, ухудшающейся в темноте, когда зрачок расширяется и открывает для обзора больший участок роговицы. Рубцевание считается одним из следствий деградации роговицы, но, по данным недавнего крупного клинического мультицентрового исследования, вероятность рубцевания возрастает более чем вдвое при использовании контактных линз, вероятно, из-за особой чувствительности больной роговицы к трению.
В ходе ряда исследований роговицы при кератоконусе в ней выявлена усиленная активность разрушающих коллаген ферментов — протеаз, с одновременным снижением экспрессии ингибиторов протеазы, которые помешали бы им разрушать коллагеновые связки в строме роговицы. В частности, у пациентов в слёзной жидкости может быть значительно усилена экспрессия матриксной металлопротеиназы MMP-9. Другие исследователи предполагают, что по вине сниженной активности альдегиддегидрогеназы в роговице скапливаются свободные радикалы и другие вещества-оксиданты. В одном исследовании в роговицах отмечено повышение уровня малондиальдегида, маркера оксидативного стресса. Другая группа сообщает о значительно сниженном уровне бета-полипептида алкогольдегидрогеназы в роговичных фибробластах (кератоцитах), изымаемых у больных при пересадке роговицы. Одно исследование говорит о повышенной экспрессии транскрипционного фактора Sp3 при полном исчезновении экспрессии TrkA и снижении уровней NGF и p75. Также в роговице больных, по данным двух независимых исследований, повышен уровень фосфатазы рецепторного типа PTPRF, причём ни в здоровых, ни в поражённых другими болезнями роговицах такого повышения пока не отмечалось.
Хотя кератоконус считается невоспалительным заболеванием, в слёзной жидкости пациентов после ношения жёстких контактных линз повышаются уровни провоспалительных цитокинов IL-6 и TNF-alpha, молекул клеточной адгезии ICAM-1 и VCAM-1, по данным одного исследования. Также в роговице пациентов снижено содержание гликолитического фермента альфа-энолазы, по данным двух исследований.
Очевидно, что независимо от причины, наносимый роговице ущерб приводит к её истончению и механическому ослаблению.
Генетическая предрасположенность к возникновению кератоконуса отмечается в некоторых семьях и исследованиях однояйцевых близнецов. Точная цифра, говорящая о частоте возникновения болезни среди близких членов семей больных не ясна, но их риск очевидно выше, чем у населения в целом, и составляет от 6 % до 19 %. Ген, отвечающий за развитие кератоконуса, также не установлен. Данные двух исследований, проведённых в изолированных гомогенных сообществах, разнятся — указываются предполагаемые зоны локализации на хромосомах 16q и 20q. Большинство генетиков сходится на том, что болезнь наследуется по аутосомно-доминантному типу. Люди с болезнью Дауна чаще других заболевают кератоконусом, но причины этой корреляции неизвестны. Кератоконусу сопутствуют атопические заболевания — бронхиальная астма, аллергии, экзема, и зачастую человека поражают сразу все из указанных недугов. Ряд исследований говорит о том, что чрезмерное трение глаз руками ускоряет ход болезни, и пациенты должны избегать механического воздействия на глаза.
Лечение
Контактные линзы
Очки позволяют корректировать слабый астигматизм на ранней стадии кератоконуса, но острота зрения со временем падает, вынуждая пациента использовать контактные линзы.
Эффект от использования линзы возникает благодаря слезной жидкости, заполняющей пространство между роговицей и линзой. Это создаёт более равномерное преломление света. Для кератоконуса разработано несколько типов линз, подбор которых обычно проходит у офтальмолога, специализирующегося на этой болезни. При неравномерном конусе бывает трудно обеспечить баланс нескольких показателей: оптимальной площади контакта линзы с роговицей, стабильности линзы на поверхности глаза, и степени достигаемой коррекции. Подбор зачастую проходит методом проб и ошибок.
Традиционно, при кератоконусе использовали так называемые «твёрдые», или жёсткие газопроницаемые контактные линзы, хотя производители создавали и специальные, «мягкие», гидрофильные линзы большой толщины. Однако, мягкие линзы, отчасти повторяя форму роговицы, сводят на нет коррекционный эффект. В качестве решения этой проблемы были разработаны гибридные линзы с твёрдым центром и мягкой каймой. Однако такие линзы, как и мягкие, подходят не всем пациентам.
Для некоторых пациентов приемлемым решением является «двухслойная» комбинация из мягкой и жёсткой линз. Существуют специальные наборы, в которых у мягкой линзы на внешней стороне имеется выемка по форме твёрдой линзы. Подбор двухслойной комбинации требует особого опыта со стороны врача и переносимости со стороны пациента.
Склеральные линзы применяют иногда на поздних стадиях кератоконуса либо при сильной нерегулярности роговицы. Такие линзы покрывают бо́льшую часть её поверхности по сравнению с обычными линзами, что делает их стабильнее. Из-за своего размера некоторым эти линзы не нравятся, они также могут доставлять больший дискомфорт при ношении, надевании и снимании, но их устойчивость и размер делает их более удобными для применения пожилыми людьми.
Метод роговичного коллагенового кросслинкинга (cross-linking)

Распространенный метод хирургического лечения Corneal Collagen Crosslinking c рибофлавином (сокращённо CCL, или CXL — в Европе), сочетающий закапывание рибофлавина с последующим 30-минутным облучением глаза ультрафиолетом, показывал хорошие результаты по данным многочисленных исследований. Облучение UV-A приводит к укреплению коллагеновых связей в строме роговицы и экстрацеллюлярного матрикса, в результате чего роговица приобретает дополнительную упругость, противостоящую кератоконусу. Процедура разработана Дрезденским Техническим Университетом (Technische Universität Dresden) и способна замедлить или остановить течение кератоконуса, а в некоторых случаях, особенно при использовании внутристромальных колец — даже повернуть вспять процесс разрушения роговицы. Клинические испытания процедуры продолжаются, количество прошедших её пациентов относительно невелико, но предварительные результаты лечения на ранних стадиях кератоконуса обнадёживают. Не избавляя от необходимости контактной коррекции, эта процедура, как надеются её создатели, позволит останавливать падение зрения и снизит количество пересадок роговицы при кератоконусе.
Существует модификация данной технологии — «Локальный кросслинкинг», разработанная российским профессором Сергеем Игоревичем Анисимовым – офтальмохирургом Глазного центра «Восток-Прозрение» которая позволяет индивидуализировать алгоритм лечения кератоконуса в зависимости от параметров роговой оболочки пациента.
Своевременное проведение даже обычного кросслинкинга (по Дрезденскому протоколу) при начальных стадиях кератоконуса и при ятрогенных кератоэктазиях позволяет:
- приостановить дальнейшее прогрессирование кератоконуса (стабильность получаемых результатов в среднем 7,5 года из 10 при летнем наблюдении);
- получить более высокую остроту зрения в среднем на 1,4 строчки; снижение оптической силы роговицы (за счёт уплощения центральной части роговицы и увеличение равномерности её кривизны) в среднем на 2,1 D;
- отсрочить проведение сквозной кератопластики (на неопределённое время).
Хирургическое лечение
Пересадка роговицы
У 10 %-25 % пациентов кератоконус достигает той стадии, когда коррекция зрения невозможна по причине истончения либо рубцевания роговицы, отчасти вызванного линзами. В таком случае, показана сквозная кератопластика, или пересадка роговицы. Около четверти всех пересадок роговицы проводятся для исправления кератоконуса. С помощью инструмента под названием «трепан» хирург удаляет линзовидный пласт роговицы пациента, заменяя его на донорскую роговицу, и закрепляет донорский участок комбинацией из одного сплошного и нескольких индивидуальных швов. В роговице нет кровеносных сосудов, поэтому не требуется подбор донора по группе крови. Существуют так называемые «глазные банки», в которых донорские роговицы проверяются на наличие заболеваний и клеточных нарушений.
Период раннего заживления занимает от четырёх до шести недель, а полная стабилизация зрения занимает год и более, однако в долгосрочной перспективе подавляющее большинство трансплантатов прекрасно приживаются. Как сообщает Национальный Фонд Кератоконуса США, сквозная кератопластика является наиболее успешной среди всех процедур трансплантации, и благоприятное приживление наступает в более чем 95 % случаев. Рассасывание продольного шва занимает от трёх до пяти лет, а индивидуальные швы обычно снимают под местной анестезией через несколько месяцев после операции.
Сама операция по пересадке выполняется обычно под наркозом и требует последующего регулярного наблюдения глаза хирургом на протяжении нескольких лет. Острота зрения зачастую заметно улучшается, к тому же новая, ровная форма роговицы позволяет подобрать пациенту очки или линзы. Основными осложнениями после пересадки являются васкуляризация роговицы и отторжение донорского участка. Потеря зрения при этом крайне редка, хотя могут возникнуть трудности с коррекцией зрения. При тяжёлом отторжении, прибегают к повторным пересадкам, они часто оказываются более успешны. Кератоконус обычно не возникает вновь в пересаженной роговице. Небольшое количество зафиксированных случаев объясняют неполным усечением повреждённой роговицы пациента либо некачественным контролем донорской роговицы перед пересадкой. При хорошем начальном заживлении и отсутствии проблем в первые несколько лет после пересадки, долгосрочный прогноз весьма благоприятен.
Эпикератофакия
В редких случаях, при кератоконусе проводят частичную кератопластику, или «эпикератофакию». Эпителиальный слой снимают и приживляют на его место линзообразный участок донорской роговицы. Операция сложна, требует от хирурга особого искусства, и представляет больше проблем в период заживления. Несмотря на это, эпикератофакию иногда проводят тем, кому такая операция показана, в особенности детям.
Сегментные кольцевые имплантаты
Кольцевые сегменты для имплантации в роговицу были разработаны в конце XX века как альтернатива сквозной кератопластике, их имплантация для лечения кератоконуса была впервые предложена профессором Джозефом Колином. Для имплантации делается надрез по периферии роговицы. Две тонких дуги, изготовленных из полиметилметакрилата, внедряются между слоёв стромы роговицы по обе стороны зрачка и надрез закрывается. Сегменты оказывают давление, направленное наружу от конуса, и его верхушка оседает, принимая более естественную форму. Установка сегментов проводится амбулаторно под местной анестезией. К достоинствам процедуры можно отнести то, что имплантаты можно изъять в случае неудачной коррекции, а также то, что не происходит удаления тканей пациента.
Существуют две основных марки внутристромальных колец — Intacs и Ferrara rings. Кольца Intacs более плоские и устанавливаются дальше от зрачка, а Ferrara rings по форме похожи на призму. Intacs были одобрены FDA в 1999 как средство коррекции миопии, а в 2004 году было дано разрешение на их использование при кератоконусе. Сегменты Ferrara rings в настоящее время ожидают вердикта FDA. Развитие концепции колец предполагает использование специального прозрачного синтетического геля, внедряемого в предварительно сформированный в тканях стромы канал. Проходя полимеризацию, гель в роговице превратится в устойчивый сегмент наподобие изготовленных заранее имплантатов.
Результаты, полученные на ранних стадиях исследований клинической эффективности внутристромальных сегментов, в общем положительны, хотя процедура ещё не вошла в повседневную практику глазной хирургии. После операции может потребоваться дополнительная коррекция зрения мягкими контактными линзами, как и после пересадки роговицы. Возможными осложнениями при имплантации сегментов являются случайное проникновение формируемого хирургом надреза в переднюю камеру глаза, послеоперационные инфекции роговицы, и перемещение сегментов внутри роговицы с последующим выходом наружу. Процедура даёт надежду достичь коррекции при сложных формах болезни, но твёрдой гарантии улучшения зрения она не обеспечивает. В некоторых случаях, зрение после имплантации ухудшается.
Радиальная кератотомия
Радиальная кератотомия — операция рефракционной хирургии, при которой серия создаваемых хирургом на роговице расходящихся из центра надрезов изменяет её форму. Этот ранний метод коррекции миопии потерял свою популярность после разработки лазерных методов хирургии, таких как LASIK. При кератоконусе LASIK противопоказан из-за риска повредить истонченную и ослабленную роговицу пациента при снятии с неё лоскута ткани.
Риск повреждения ослабленной роговицы при радиальной кератотомии обычно исключает возможность её использования при кератоконусе. Однако, в одной из клиник Италии разработана процедура асимметричной радиальной кератотомии, при которой насечки наносятся только на один сектор глаза. Толщина роговицы перед операцией измеряется с помощью пахиметра, затем хирург делает надрезы на глубину 70 %-60 % от этой толщины. После операции возможны колебания остроты зрения и светобоязнь, как и при других формах рефракционной хирургии.
Родственные заболевания
Кератоглобус
Кератоглобус — очень редкое заболевание, предположительно имеющее генетическую связь с кератоконусом. При кератоглобусе, истончение роговицы по её периферии приводит к её глобусовидному выпячиванию.
Краевая дегенерация прозрачной зоны
Краевая дегенерация прозрачной зоны (также пеллюцидная краевая дегенерация) состоит в истончении узкой, 1-2 мм по ширине, полосы роговицы, обычно у нижнего её края. В результате возникает неправильный астигматизм, который можно корректировать при помощи очков. Топография роговицы позволяет отличить краевую дегенерацию от кератоконуса.
Задний кератоконус
Задний кератоконус представляет собой отдельное заболевание — непрогрессирующее истончение внутренней поверхности роговицы — не связанное с обычным кератоконусом. Оно встречается очень редко, обычно вызывается врождённым дефектом, и поражает, как правило, только один глаз.
Публикации на русском языке
- Абугова Т.Д. Ранняя диагностика и реабилитация больных кератоконусом средствами контактной коррекции зрения. Автореф. дис. канд. мед. наук. М., 1985.
- Горскова Е.Н. Клиника, патогенетические варианты течения, диагностика и роль медикаментозных средств в лечении кератоконуса. Автореф. дис. д-ра мед. наук. М., 1998.
- Карапетян Д.Г. Структура, климатогеографическая характеристика и реабилитация больных кератоконусом в Армении. Автореф. дис. д-ра мед. наук. Тбилиси, 1992.
- Каспарова Е.А., канд. мед.наук. Современные представления об этиологии и патогенезе кератоконуса.// Вестник офтальмологии. №3, 2002 г.
- Титаренко З.Д. Новые методы хирургического и медикаментозного лечения кератоконуса. Автореф. дис. д-ра мед. наук. Одесса, 1984.
- Сайт о кератоконусе на хостинге narod.ru
- Keratoconus Global Support
- Тактика ведения больных при остром кератоконусе — А. Ю. Слонимский.
- кератоконус.ру
- Этиология кератоконуса и индуцированной кератэктазии — Родин Александр Сергеевич; medlinks.ru, 07.03.2009
- Кератоконус (этиология, патогенез, медикаментозное лечение): Учебное пособие — Севостьянов Е. Н., Горскова Е. Н., Экгардт В. Ф. Челябинск: УГМАДО, 2005. — 32 с.